TORCH sündroomi sümptomid, põhjused, ravi
The TORCH sündroom viitab laiale patoloogiate rühmale, mis võivad põhjustada nakkuslikke protsesse raseduse või sünnituse ajal (HJJAB-IGSSi sünnitusabi ja günekoloogia osakond, 2014).
Täpsemalt sisaldab TORCH akronüüm 5 tüüpi nakkusi (HJJAB-IGSSi sünnitusabi ja günekoloogia osakond, 2014):
- T: Toksoplasmoos
- O: Muu -Sifilis, vürtsikas jne..-
- R: Punetised.
- C: Tsütomegaloviirus
- H: Herpes Simple.
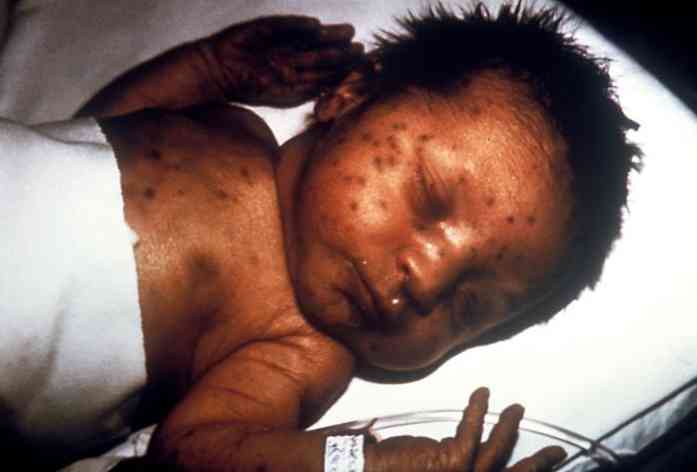
Kliinilised ilmingud sõltuvad haigestunud isiku kaasasündinud infektsiooni tüübist (Díaz Villegas, 2016).
Siiski esineb mõningaid tavalisi tunnuseid ja sümptomeid: üldine kasvupeetus, palavik, hepatosplenomegaalia, aneemia, petehhia, hüdrofaatia, kaltsifikatsioonid jne. (Díaz Villegas, 2016).
Diagnostiline kahtlus tehakse tavaliselt kliiniliste andmete põhjal. Siiski on oluline viia läbi seroloogiline uuring nakkuse päritolu kindlakstegemiseks (Cofré, Delpiano, Labraña, Reyes, Sandoval ja Izquierdo, 2016). Selles sündroomis on kõige tavalisem kasutada TORCHi diagnostilist profiili (Kim, 2015).
TORCH sündroomi ravi on iga indiviidi suhtes spetsiifiline ja sõltub nakkuse liigist, mida ta kannatab. Meditsiinitöötajad kasutavad iga patoloogia puhul tavaliselt klassikalisi lähenemisviise.
TORCH sündroomi omadused
TORCH sündroom viitab patoloogiate kogumile, mis võib põhjustada kaasasündinud nakkuslikke protsesse (riiklik haruldaste häirete organisatsioon, 2016).
Kaasasündinud infektsioonid on defineeritud kui meditsiinilised seisundid, mis on emalt lapsele raseduse või sünnituse ajal edasi kantud (Salvia, Álvarez, Bosch, Goncé, 2008).
Tavaliselt tuleb seda tüüpi nakkusprotsessid omandada raseduse esimesel, teisel või kolmandal trimestril (Díaz Villegas, 2016).
Siiski on ka võimalik, et infektsioon langeb, kui lootele läheb läbi sünnikanali (Díaz Villegas, 2016).
Selle sündroomi puhul põhineb selle nimetus kõige tavalisemate kaasasündinud infektsioonide akronüümil: T (toksoplasmoos), R (punetiste), C (tsütomegaloviirus) ja H (H) (Salvia, Álvarez, Bosch ja Goncé, 2008). ).
O viitab tavaliselt muudele nakkusohtlikele protsessidele, kaasa arvatud süüfilis, tuulerõuged, malaaria, tuberkuloos, papilloomiviirus (Salvia, Álvarez, Bosch, Goncé, 2008).
Iga nakkustüüp tekitab diferentseeritud kliinilise kursuse: esitusviisi, märgid ja sümptomid, meditsiinilised komplikatsioonid, ravi jne..
Nagu autorid, nagu Salvia, Álvarez, Bosch ja Goncé (2008) märkisid, on kõigil ühised omadused:
- Haigusetekitaja ülekanne emalt lapsele võib tekkida otsese kontakti kaudu sünnituse ajal või platsenta kaudu raseduse ajal.
- Nakkusliku protsessi algus võib olla seotud viirus-, bakterioloogiliste või parasiitidega.
- Ema puhul ei põhjusta infektsioon tavaliselt märkimisväärseid sümptomeid, mistõttu nad tavaliselt ei märka.
- Diagnoos hõlmab kõikidel juhtudel seroloogilist, molekulaarset bioloogilist või rakukultuuri uuringut.
- Kliiniline protseduur võib paljudes infektsioonides olla sarnane, kuid need on väga erinevad.
- Patoloogiline mõjur, mis sõlmib enne 20-nädalast rasedusnädalat, põhjustab olulisi meditsiinilisi komplikatsioone, nagu füüsiliste väärarengute teke.
- Raseduse hilisemates etappides põhjustatud nakkus põhjustab sageli enneaegsust, väikest sünnikaalu või mõningaid muutusi kesknärvisüsteemis.
- Sünnituse ajal sõlmitud infektsioonid tekitavad tavaliselt pneumoniiti, hepatosplenomegaalia, sepsis, aneemia,.
- Mõned patoloogiad võivad vastsündinute perioodi vältel jääda asümptomaatiliseks. Tavaliselt tekitavad nad hilisematel hetkedel sensorineuraalsed tagajärjed.
Statistika
TROCHi sündroom ja kaasasündinud päritoluga nakkuslikud protsessid on sagedased patoloogiad (Díaz Villegas, 2016).
Selle esinemissagedus ulatub igal aastal ligikaudu 2,5% -ni vastsündinute koguarvust (Díaz Villegas, 2016).
Kõigil haigetel ei ole märkimisväärseid meditsiinilisi komplikatsioone. Suur protsent kujutab endast asümptomaatilist kliinilist kursust (Díaz Villegas, 2016).
Millised on kõige sagedasemad TROCH sündroomiga seotud infektsioonid??
TROCHi sündroomi alla kuuluvad nakkuslikud protsessid hõlmavad: toksoplasmoosi, punetisi, tsütomagaloviirust, herpes simplexit ja teisi harvemini esinevaid, nagu varicella-zoster, süüfilis, parvoviirus, papilloomiviirus jne. (HJJAB-IGSSi sünnitusabi ja günekoloogia osakond, 2014, Díaz Villegas, 2016, Salvia, Álvarez, Bosch, Gonçé, 2008, Ticona Apazza ja Vargas Poma, 2011):
Toksoplasmoos
Toksoplasmoos on algloomade poolt tekitatud infektsioon. Tavaliselt sõlmitakse see mõne halvasti pestud või alatoitunud toidu allaneelamise kaudu.
Enamikul juhtudel ei põhjusta mõjutatud emad tavaliselt olulisi sümptomeid, vaid edastavad nakkuse embrüole raseduse ajal.
Kaasasündinud toksoplasmoosi peetakse üldpopulatsioonis tavaliselt harvaesinevaks seisundiks. Epidemioloogilised uuringud hindavad selle esinemissagedust 1 korral 1000 tarne kohta.
Nakkusprotsess avaldub tavaliselt lootele raseduse või vastsündinute staadiumis.
Kuigi tunnused ja sümptomid võivad mõjutatud patsientide seas varieeruda, on kõige sagedamini järgmised: chorio-retiniit, splenomegaalia, aju kaltsfikatsioonid, epilepsia, aneemia, palavikepisoodid, tserebrospinaalvedeliku kõrvalekalded jne..
Selle patoloogia lõplik diagnoos põhineb tavaliselt seroloogiliste testide tulemustel.
Teisest küljest on raseda naise ravi suunatud ülekande vältimisele. Kõige sagedamini kasutatavad ravimid on antimikroobsed ained.
Nakatunud loote ravimisel on kõige tavalisem pürimetamiini ja sulfadiasiini manustamine koos ammendava meditsiinilise kontrolliga..
Punetised
Punetised on veel üks kaasasündinud infektsioone, mis on klassifitseeritud TORCH sündroomi nime all. Punetiste viiruse kokkutõmbumine on tavaliselt seotud otsese kontakti või ninaneelu eritistega.
Selle inkubatsiooniperiood on umbes 18 päeva ja võib põhjustada lootele olulist kahju, kui ema sõlmib nakkuse raseduse neljanda kuu jooksul või enne seda..
Kuigi üldpopulatsioonis ei ole see väga levinud, võib punetiste tekitada märkimisväärse arvu patoloogiaid.
Kõige sagedasemad muutused on seotud südame patoloogiate esinemisega. Tavaliselt esinevad need enam kui 70 juhtumil ja neid iseloomustavad:
- Ductus arteriosus.
- Kopsuarteri stenoos.
- Arteriaalne nekroos.
- Septoloogilised ja / või ventrikulaarsed kõrvalekalded.
- Striationi kaotus.
Teised sagedased meditsiinilised tüsistused on hüpoacuisa, mikrokefaal, katarakt, silma hüpoplaasia, mikroftaalmos, retinopaatiad jne..
Punetiste diagnoos põhineb tavaliselt eespool nimetatud kliiniliste tunnuste kindlakstegemisel. Lisaks viiakse läbi neelu sekretsioonide analüüs.
Lõplik diagnostiline kinnitus sõltub tavaliselt viiruse isoleerimisest ja immunoloogilistest tulemustest.
Kaasasündinud päritoluga punetiste konkreetset terapeutilist lähenemist ei ole kavandatud. Kõige tavalisem on selle viiruse immuniseerimine enne rasedust.
Vaktsiine manustatakse tavaliselt fertiilses eas naistele vähemalt üks kuu enne ravi alustamist. Selle kasutamine raseduse ajal on vastunäidustatud.
Tsütomegaloviirus
Tsütomegaloviirus on Herpesviridae perekonda kuuluv patoloogiline aine, mis on inimestele ainulaadne.
See on üldise elanikkonna kõige tavalisem kaasasündinud infektsioon. Tavaliselt edastatakse seda otseses kokkupuutes kehavedelike nagu verega.
Paljud infektsioonid on haigestunud naistel asümptomaatilised või subkliinilised. Kuid raseduse ajal võib loote infektsioon areneda protsessi taasaktiveerimise või raseda naise esmase infektsiooni kaudu.
Seda tüüpi nakkusprotsess võib põhjustada lootele olulisi kahjustusi: optiline atroofia, mikrokefaalia, vatsakeste kaltsifikatsioonid, hepatosplenomegaalia, astsiit või kasvupeetus.
Lisaks võivad väiksema protsendi haigetest tekkida palavikud episoodid, entsefaliit, hingamisteede kaasamine, naha purpur, hepatiit või psühhomotoorse arengu üldine aeglustumine..
Tsütomegaloviiruse infektsiooni diagnoosimiseks tuleb kinnitada laboratoorsete testide abil. Raseduse ajal on vajalik viirus isoleerida veres või amnionivedelikus.
Lisaks uurivad mitmed eksperimentaalsed uuringud selliste ravimite nagu gantsikloviidi efektiivsust selle patoloogia raviks. Neil juhtudel ei ole tavaliselt näidustatud immunoglobuliini manustamist.
Herpes on lihtne
Herpes simplexi viirusinfektsioonide juhtumid on paljudes arenenud riikides tavaliselt kõrged, põhjustades 1 diagnoosi 3500 kohaletoimetamise kohta..
Seda tüüpi viirus langeb tavaliselt läbi naha või limaskestade kahjustustega kandja, mis eritub erinevate kehavedelike, näiteks sülje, sperma või vaginaalsete sekretsioonide kaudu..
Kuigi enamik infektsioone on asümptomaatilised, on herpes simplexi viirusel võime jääda kehas latentsesse olekusse ja seda saab ajutiselt taasaktiveerida..
Rasedate emade puhul võib see viirus levitada lootele, kui see läbib vaginaalset kanalit.
Kuigi mõnedel juhtudel on asümptomaatilised, on vastsündinute herpesinfektsioonist tingitud meditsiinilised tüsistused seotud levinud haiguse (hingamisteede, maksa, entsefaliidi, kesknärvisüsteemi häirete jne), kesknärvisüsteemi patoloogiate (krambid, ärrituvus, termilised muutused) arenguga. südametunnistuse häired jne). või silma-, naha- ja / või suukaudsed patoloogiad.
Selle nakkusliku protsessi kindlakstegemiseks on vaja mitmeid laboratoorsed testid. Rakukultuur viiakse tavaliselt läbi suguelundite kahjustuste, vastsündinud või kehavedelike nahakahjustuste proovist..
Herpes simplexi ravi põhineb viirusevastaste ravimite, näiteks atsükloviiri manustamisel.
Lisaks on oluline, et loote isoleerimine sünnituse ajal toimub keisrilõike kohaletoimetamise kaudu..
Varicella-Zoster
Tuulerõugete viirus on üks nakkavamaid. See ei kuulu inimese liigile ja selle inkubatsiooniperiood on umbes 10 või 20 päeva.
Praegu on enam kui 80% rasedatest immuunsed selle viiruse suhtes tänu täiustatud vaktsineerimismeetoditele. Kuid selle sagedus ulatub 2 või 3 juhtu 1000 raseda naise kohta.
Loote infektsioon toimub tavaliselt enne raseduse 20. nädalat läbipaistval viisil.
Emade nakkuse korral sünnituseelsel või sellejärgsel päeval on vastsündinute infektsiooni oht kõrge ja raske.
Raseduse ajal võib see tüüpi infektsioon põhjustada naha kahjustusi, luu- ja lihaskonna vaevusi, neuroloogilisi ja silma kahjustusi..
Teisest küljest, kui infektsioon esineb vastsündinute faasis, võib tuulerõugete esinemine ilmneda raske miasisiga..
Rasedate diagnoos on kliiniline ja põhineb sümptomaatilisel tuvastamisel ja seroloogilisel analüüsil. Loote uurimise korral tehakse viiruse isoleerimiseks tavaliselt amniotsentseesi.
Ema tüvi nõuab tavaliselt immunoglibuliini variecela-zoaster manustamist. Kui vastsündinu ravi vajab spetsiifilist või mittespetsiifilist gamma-globuliini.
Süüfilis
Sifilis on nakkuslik vang, mis on põhjustatud Treponema pallidum viirusest. Iga kahjustatud ja ravimata rasedus võib seda patoloogiat edasi anda raseduse ajal või sünnituse ajal.
Süüfilise embrüo- ja neonataalsed ilmingud võivad olla väga laiad: meningiit, kurgus, hepatosplenomegaalia, adenopaatia, pneumoniit, aneemia, enneaegsus, üldine kasvupeetus, luu muutused jne..
Kuigi paljudel kannatanutel on paljude aastate jooksul asümptomaatiline kursus, võib süüfilis põhjustada mõningaid hilisemaid ilminguid: konvulsiivseid episoode, kurtust või vaimset puude..
See patoloogia nõuab kiiret meditsiinilist sekkumist. Kui ema on ravitud, kasutatakse tavaliselt penitsilliini, kuid kui seda ei ole ravitud, kasutatakse tavaliselt teisi ravimeetodeid..
Parvoviirus
Parvoviiruse B19 infektsioon põhjustab erinevaid nahakahjustusi, mille vahel on nakkuslik erüteem.
See ei ole sagedane patoloogia, kuid see võib põhjustada spontaanset aborti 10% juhtudest. Kuigi kui infektsioon esineb raseduse viimases staadiumis, on kliiniline kulg seotud hüdropside, trombotsütopeenia, müokardiitide, maksakahjustuste jne tekkega..
Selle tervisliku seisundi ravi keskendub tavaliselt sümptomite ja meditsiiniliste komplikatsioonide ravile. Tõsiste muutuste korral raseduse ajal võib kasutada emakasisest transfusiooni.
Papilloomiviirus
Papilloomiviirus on veel üks patoloogilisi aineid, mis ei kuulu inimese liigile. Loomad ja embrüod mõjutavad sageli transplatsentaalsete liinide poolt tekitatud nakkuslikke protsesse või sünnikanalit läbides..
Selle haiguse kliinilist kulgu iseloomustab peamiselt hingamisteede muutuste teke.
Meditsiinilised sekkumised keskenduvad hingamisteede avamise säilitamisele ja meditsiiniliste komplikatsioonide jälgimisele.
Viited
- Díaz Villegas, M. (2016). TORCH. Pediaatria õppetooli tekst.
- IGSS, G. d.-O. (2014). TORCH juhtimine raseduse ajal. Tõenditel põhinevad kliinilise praktika juhised.
- NORD (2016). TORCH sündroom. Välja otsitud haruldaste haiguste riiklikust organisatsioonist.
- Salvia, M., Alvarez, E., Bosch, J., & Goncé, A. (2008). Kaasasündinud infektsioonid. Hispaania Pediaatriaühing.
- Ticona Apaza, V., & Vargas Poma, V. (2011). TORCH SYNDROME. Kliinilise värskenduse ajakiri.


