Pierre Robini sündroomi sümptomid, põhjused, ravi
The Pierre Robini sündroom (SPR), mida tuntakse ka kui Pierre Robini järjestust, on geneetilise päritoluga häire, mis on klassifitseeritud kraniofaciaalsete sündroomide või patoloogiate hulka (Arancibia, 2006)..
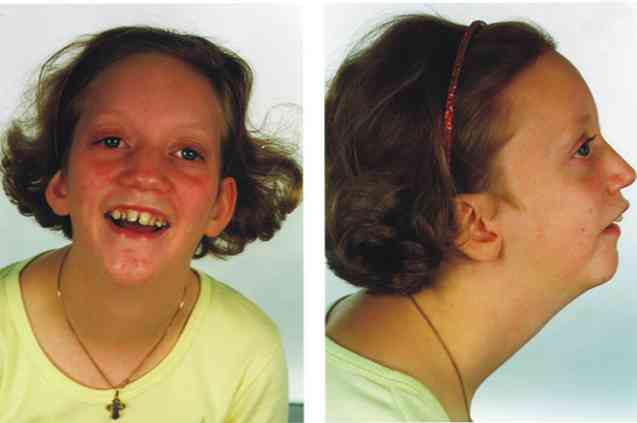
Kliiniliselt iseloomustab Pierre Robini sündroomi kolme põhilist kliinilist avastust: mikrognatia, glossoptoos ja ülemiste hingamisteede obstruktsioon ning lohakaitse suu muutumine (Sridhar Reddy, 2016).
Mis puudutab selle patoloogia etioloogilist päritolu, on Pierre-Robeni sündroom tingitud spetsiifiliste mutatsioonide esinemisest SOX9 geenis, millest enamik on diagnoositud (Genetics Home Reference, 2016).
Üldiselt tekitab see sündroom olulisi meditsiinilisi komplikatsioone, sealhulgas hingamispuudulikkus, seedetrakti loomad või teiste kranofosiaalsete väärarengute kujunemine (kõrvalekallete ja dentofatsiaalsete väärarengute ühendus, 2016)..
Seevastu Pierre-Robini sündroomi diagnoosi ei kinnitata tavaliselt kuni sünnimiseni, lisaks kliinilistele uuringutele on oluline teha mitmesuguseid radioloogilisi teste, et tuvastada luude muutused (Pierre Robin Australia, 2016).
Praegu puuduvad Pierre Robini sündroomi ravid, kuid kirurgilisi lähenemisi kasutatakse tavaliselt luu- ja lihaskonna vaevuste parandamiseks. Lisaks on oluline hingamisteede ja seedetrakti kohandamine, et vältida eluohtlikke meditsiinilisi komplikatsioone (Rethe, Rayyan, Shoenaers, Dormaar, Breuls, Verdonck, Devriednt, Vander Poorten ja Hens, 2015)..
Pierre Robini sündroomi omadused
Pierre Robini sündroom on kaasasündinud patoloogia, mille kliinilised leiud esinevad sünnist ja mis lisaks on kõik selle omadused seotud kraniofaciaalse väärarengu esinemisega (Genetics Home Reference, 2016).
Lisaks võib meditsiinilises kirjanduses tuvastada Pierre Robini sündroomi kontekstis kasutatud erinevaid termineid: Pierre Robini tõbi, Pierre Robini väärareng või Pierre Robini järjestus (National Craniofacial Association, 2016).
Teatud tasemel kirjeldas seda sündroomi algselt 1891. aastal Menerad ja Lannelongue. Kliinilistes aruannetes kirjeldasid nad kahte patsienti, kelle kliinilist kulgu iseloomustasid südamelihase luu struktuuri vähearenenud esinemine, suulae ja linguaalne nihkumine või tagasitõmbumine (Arancibia, 2006)..
Kuid alles 1923. aastal, kui Pierre Robin kirjeldas selle patoloogia kliinilist spektrit, keskendudes oma uuringutele mandibulaarse väärarengu, ebanormaalselt suure keele ja oluliste hingamisteede probleemide kohta (Laste Craniofacial Association, 2016). ).
Kuigi seda patoloogiat iseloomustab peamiselt kraniofaciaalsed radioloogilised leiud, on see suur liikuvus, mis on seotud peamiselt südamepuudulikkuse ja toitumisprobleemidega seotud meditsiiniliste tüsistustega..
Täpsemalt on Pierre Robini sündroomil suur suremus, mis on seotud hingamisteede obstruktsiooniga, neuroloogiliste kõrvalekalletega või südame muutustega (Sridhar Reddy, 2016)..
Teisest küljest eelistavad paljud autorid seda patoloogiat viidata vaid Pierre'i järjestusele, sest just need mandibulaarsed anomaaliad, mis kipuvad tekitama ülejäänud tüüpilisi märke ja sümptomeid (Pierre Robin, Austraalia, 2016).
Sagedus
Pierre Robini sündroomi levimus on hinnanguliselt umbes üks juht elus 8500 lapse kohta, millest enam kui 80% diagnoositud juhtudest on seotud teiste meditsiiniliste tüsistustega ja spetsiifiliste sündroomidega (Arancibia, 2006)..
Teisest küljest on Ameerika Ühendriikide puhul Pierre Robini sündroomi esinemissagedus 1 juhtum iga 12020 sünni kohta aastas (Lee, Thottam, Ford ja Jabbour, 2015)..
Praegu ei ole tuvastatud Pierre Robini sündroomi, mis on seotud soo, päritolu, geograafia või konkreetsete etniliste ja rassiliste rühmadega, erinevust..
Lisaks, nagu me varem märkisime, on Pierre Robini sündroom üks suremuse suure tõenäosusega kranofosiaalseid patoloogiaid. Ameerika Ühendriikides sureb meditsiiniliste tüsistuste tekke tõttu umbes 16,6% mõjutatud isikutest (Lee, Thottam, Ford ja Jabbour, 2015).
Esinemise järjekorras on kõige sagedasemad sekundaarsed meditsiinilised patoloogiad: südame anomaaliad (39%), kesknärvisüsteemi muutused (33%) ja anomaaliad teistes elundites (24%) (Lee, Thottam, Ford ja Jabbour, 2015).
Märgid ja sümptomid
Pierre Robini järjestus erineb teistest creneofacial patoloogiatest kolme põhilise kliinilise tunnuse olemasolul: micrognathia, glossoptosis ja lohakala (Laste Craniofacial Association, 2016, Genetics Home viide, 2016, Rehté et al., 2015):
Micrognathia
Terminiga micrognatia viidatakse mandibulaarse struktuuri arengu patoloogilisele muutumisele, täpsemalt, lõplik vorm kujutab endast väiksemat suurust võrreldes sellega, mida oodatakse kahjustatud isiku arengutasemel.
Selle tulemusena põhjustab selle kranofosiaalse struktuuri mittetäielik areng mitmesuguseid muutusi, mis kõik on seotud suu ja näo mõjutavate väärarengute esinemisega..
Micrognathia on meditsiiniline märk, mis esineb umbes 91% inimestest, keda mõjutab Pierre Robini sündroom.
Glossoptoos
Mõiste glossoptoos viitab keele positsiooni ebanormaalse tagasitõmbumise esinemisele suukaudses struktuuris, konkreetselt, keeled tuleb paigutada mikrograafi normaalse toote taga ja suuõõne mahu vähendamine..
Keele asukohast ja struktuurist tulenevad kõrvalekalded võivad põhjustada olulisi toitumisprobleeme, mis võivad põhjustada tõsiseid tervisehäireid.
Lisaks on teistel juhtudel võimalik kindlaks teha ka ebanormaalselt suur keel (macroglossia), mis takistab muu hulgas hingamist, närimist või funktsionaalse keele tootmist..
Lisaks on glossoptoos Pierre Robini sündroomi üks kõige sagedasemaid kliinilisi tunnuseid, mida täheldati umbes 70-85% diagnoositud juhtudest. Kuigi makroglossiat võib täheldada väiksema protsendimäärana, umbes 10-15% -l haigetest.
Suulaine
See mõiste viitab väärarengu esinemisele palataalsetes või suukaudsetes katusepiirkondades, st ebatäieliku mandibulaarse arenguga seotud lõhede või aukude esinemist võib täheldada.
Sarnaselt teistele kliinilistele tulemustele põhjustab suulae suu olulisi muutusi dieedis.
Lisaks nendele tunnustele ja sümptomitele on võimalik tuvastada ka teisi muutuste liike, sealhulgas nende hulka (Arancibia, 2006, Rehté et al., 2015):
- Ninakaudsed väärarendid.
- Silma kahjustused.
- Muudatused ja lihas-skeleti väärarengud, mis on põhiliselt seotud oligodaktilise arenguga (sõrmede arvu vähenemine, vähem kui 5 käes või jalgades) kliiniliselt (sõrmede asukoha ristsuunaline kõrvalekalle), polüdaktiliselt (sõrmede arvu suurenemine), hüpermobilisus liigesed (liigse liikuvuse ebatavaliselt liialdatud suurenemine), düsplaasia phalanges (puuduliku või mittetäieliku luu arenguga phanganges) või sündaktiliselt (mitme sõrme liitmine)
- Muud muutused: ka jäsemete või selgroo struktuuris on võimalik tuvastada väärarenguid.
Kõige sagedasemad meditsiinilised tüsistused
Lisaks ülalkirjeldatud meditsiinilistele omadustele võivad teised olla seotud mitme süsteemiga (Arancibia, 2006, Laste Craniofacial Association, 2016, Genetics Home Reference, 2016, Rehté et al., 2015):
Südame muutused
Südame muutused on üks meditsiinilistest komplikatsioonidest, mis avaldavad suuremat mõju üksikisiku tervisele ja kujutavad endast olulist ohtu nende ellujäämisele. Südameveresoonkonna sümptomid on tavaliselt ravitavad farmakoloogiliste ja / või kirurgiliste meetodite abil.
Mõned kõige sagedasemad südame anomaaliad hõlmavad südame stenoosi, püsivat forameni ovaali, arteriaalse vaheseina muutmist või hüpertensiooni..
Neuroloogilised muutused
Pierre Robini sündroomi geneetiline päritolu võib hõlmata ka erinevate neuroloogiliste häirete tekkimist, mis on peamiselt seotud kesknärvisüsteemi (CNS) kõrvalekallete esinemisega..
Seega võivad mõned Pierre Robini sündroomiga seotud neuroloogilised häired hõlmata hüdrokefaali, Chiari väärarenguid, epileptilisi episoode või psühhomotoorsete oskuste omandamise viivitust..
Hingamisteede häired
Hingamisteede häired on üks kõige olulisemaid tunnuseid, kuna need võivad põhjustada nii patsiendi surma hingamispuudulikkuse kui ka ajukahjustuse tõttu, mis on tingitud hapniku nappusest närvisüsteemides..
Seega on paljudel juhtudel vaja hingamisteede vabastamiseks kirurgilisi parandusi, peamiselt mandibulaarse düsplaasia korrigeerimist või keele asendit.
Võimsushäired
Nagu hingamishäirete korral, on toitumisprobleemid peamiselt tingitud mandibulaarsetest väärarengutest.
Seetõttu on sünnist alates oluline tuvastada need anomaaliad, mis muudavad söötmise raskeks, et neid parandada ja seega vähendada alatoitumusega seotud meditsiiniliste patoloogiate tekkimise tõenäosust..
Põhjused
Pierre Robini sündroomil või järjestusel on geneetiline etioloogiline päritolu, mis on seotud SOX9 geeni muutustega. Kuigi see anomaalia on tuvastatud enamikus Pierre Robini sündroomi üksikutel juhtudel, võivad mõned selle kliinilised omadused olla seotud mõne teise geneetilise mutatsiooniga (Genetics Home Reference, 2016)..
Spetsiifiliselt on SOX9 geenil oluline osa proportsionaalsetest biokeemilistest juhistest, mis on vajalikud erinevate kudede ja elundite arengus ja moodustumises osaleva valgu tootmiseks loote arengu ajal (Genetics Home Reference, 2016).
Lisaks näitavad praegused uuringud, et SOX9 valk võib reguleerida teiste geenitüüpide aktiivsust, eriti neid, mis on seotud luustiku struktuuri ja seeläbi mandli arenguga (Genetics Home Reference, 2016)..
Selle tulemusena väldivad geneetilised muutused teatud struktuuride piisavat morfoloogilist arengut ja seetõttu ilmnevad kardinaalsed kliinilised leiud: mükognaatia, glossoptoos ja suulae..
Diagnoos
Paljudel juhtudel võib raseduse ajal ultraheli ultraheli abil tuvastada kranofosiaalseid struktuurilisi väärarenguid, kuigi juhtumeid on vähe..
Selles mõttes on sagedasem, et Pierre Robini sündroomi kahtlus esineb sünnijärgses või lapsepõlves. Paljudes mõjutatud patsientides on märgi struktuurid märgatavad, mistõttu diagnoos kinnitatakse radioloogiliste testide käigus koos füüsilise läbivaatusega.
Kuid teine juhtum on vajalik eelnevalt hingamisteede uuringu ja seejärel radioloogilise uuringu läbiviimiseks, et määrata selle sündroomi olemasolu..
Lisaks on selle patoloogia diagnoosimisel veel üks oluline aspekt teiste valdkondade, eriti südame- ja närvisüsteemi uurimine, kuna võib ilmneda ka teisi eluohtlikke anomaaliaid..
Lõpuks võib diagnostiline sekkumine hõlmata individuaalset ja perekonna geneetilist uuringut võimalike geneetiliste seoste tuvastamiseks.
Ravi
Pierre Robini sündroomi tüüpiline ravi põhineb kirurgilistel protseduuridel kranofosiaalse väärarengu korrigeerimiseks (Arancibia, 2006):
- Trahheotoomia.
- Palataalsete lõhede sulgemine.
- Lõualuu pikendamine.
- Luude häirimine.
- Keeleline fikseerimine.
Lisaks kasutatakse südame patoloogiate, epileptiliste episoodide ja muude neuroloogiliste sündmuste raviks ka teisi farmakoloogilisi lähenemisviise..
Lisaks tekitavad kannatanud inimesed tavaliselt keele tootmisega seotud raskusi, mistõttu on paljudel juhtudel oluline varajane logopeediline lähenemine.
Põhieesmärk on luua efektiivne kommunikatsioonimeetod jääkvõimsuste kaudu ja omakorda stimuleerida uute oskuste omandamist.
Viited
- AAMADE. (2016). Pierre Robini sündroom. Saadud anomaaliate ja dentofakiaalsete väärarengute liidust
- Arancibia, J. (2006). Pierre Robini järjestus. Pediaatriline pulmonoloogia, 34-36.
- C. C. (2016). Juhend Pierre Robini järjestuse mõistmiseks.
- FACES (2016). Pierre Robini järjestus. Välja otsitud Natinoal Craniofacial Associationist
- Lee, J., Thottam, P., Ford, M., ja Jabbour, N. (2015). Uneapnoe omadused imikutel Pierre-Robini järjestusega: Kas on paranemine vanuse tõusuga? International Journal of Pediatric Otorhinolaryngology, 2059-2067.
- NIH. (2016). eraldatud Pierre Robini järjestus. Välja otsitud Genetics Home Referenceist
- PRA. (2016). Mis on Pierre Robin Sequence (PRS)? Välja otsitud Piere Robien Austraaliast
- Rathé, M., Rayyan, M., Schoenaers, J., Dormaar, J., Breuls, M., Verdonck, A., ... Hens, G. (2015). Pierre Robini järjestus: hingamisteede ja tüsistuste juhtimine esimese eluaasta jooksul kolmanda astme keskuses. International Journal of Pediatric Otorhinolaryngology, 1206-1212.
- Srifhar Reddy, V. (2016). Ülemiste hingamisteede obstruktsiooni hindamine väikelastel Pierre Robini järjestusega ja polüsomnograafia roll - Ülevaade olemasolevatest tõenditest. Pediaatrilised hingamisteede ülevaated, 80-87.
- Tolarova, M. (2014). Ma nägin Robin Sequenti. Välja otsitud Medscape'ist.


